Examinarea instrumentală a stării interne a segmentelor intestinului gros, adică a intestinului ascendent, transversal-obturat și descendent, plus sigmoid, rect, oferă o imagine completă a modificărilor patologice în toate straturile organului digestiv. Tubul injectat, echipat cu o cameră video, vă permite să vedeți pe monitor toate modificările până la cele mai mici. Endoscopul colectează biomaterialul pentru examinare histologică, pe lângă reprezentarea video. Îndepărtarea polipozei de-a lungul întregului perimetru al intestinului gros se poate face, de asemenea, cu ajutorul acestui dispozitiv. Aceeași întrebare este pusă de pacienții care suferă de boli gastro-intestinale: Este mai bine să se efectueze colonoscopia cu sau fără anestezie?? Experții noștri de la revista Expertology vor încerca să răspundă în detaliu la această întrebare.
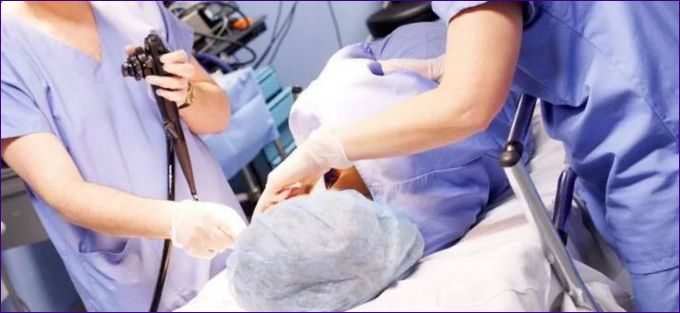
Importanța procedurii, decizia de a utiliza anestezia
Prin realizarea acestui dispozitiv este posibilă determinarea tipului de boală, a tipului de proces patologic, a gradului de afectare intestinală și a implicării organelor și țesuturilor învecinate în procesul inflamator. În urmă cu 10-15 ani, această procedură era considerată dureroasă. În timpul procedurii, endoscopistul, prin ghidarea tubului la unghiul potrivit, ar putea provoca durere, deoarece intestinele sunt echipate cu un număr incredibil de receptori nervoși. Natura dureroasă a endoscopiei a forțat mulți pacienți să renunțe la această procedură, optând pentru raze X, ultrasunete, RMN și tomografii computerizate. Dar dezavantajul unor astfel de manipulări hardware, este că nu există posibilitatea de a lua biomaterialul pentru examinarea pentru cancer, determinarea sursei infecțioase + tipul de floră patogenă. Pentru a elimina factorul durere, medicii au început să efectueze colonoscopia sub anestezie locală sau generală.
Colonoscopie cu anestezie
Prin scăderea pragului de durere, endoscopul poate fi introdus în rect fără durere și fără teama de consecințe, cum ar fi spasmul intestinal din cauza experienței pacientului, sângerarea din cauza mișcărilor bruște ale corpului cauzate de durere și, în cele din urmă: incapacitatea de a efectua examinarea până la sfârșit din cauza plânsetelor pacientului și a refuzului pacientului de a examina complet.
Forme de ameliorare a durerii pentru colonoscopie:
-
Anestezie localăSe injectează un agent anestezic în rect, care suprimă sensibilitatea celulelor nervoase dintr-o anumită zonă pentru o perioadă de timp. Reacția dureroasă nu dispare complet, astfel încât există disconfort în timpul procedurii atunci când endoscopul este în contact direct cu mucoasa. Durerea poate fi cauzată de forțarea aerului în colon, inflamație, ulcere sângerânde sau purulente, polipi sau excrescențe benigne sau maligne.
-
Utilizarea de sedativeAnestezie: Înainte de colonoscopie, pacientul este sedat pe cale intravenoasă sau intramusculară. După ce pacientul devine somnoros, se efectuează colonoscopia. Somniferele scad pragul de durere al receptorilor intestinali, iar aparatul este trecut fără durere în toate secțiunile. Partea pozitivă a anesteziei: nu este nevoie de echipament de anestezie, recuperarea rapidă a pacientului după colonoscopie.
-
Anestezie generalăSe efectuează numai în condiții de spital, adică în sala de operație. Înainte de procedură, se alege anestezicul, se efectuează un test de alergie și se stabilește doza. După dozare, pacientul cade într-un somn profund. Colonoscopia este complet nedureroasă. Indicațiile pentru acest tip de anestezie sunt: reacție ridicată la durere, copilărie, aderențe și eroziuni în intestin.
Avertisment! Pacienții se recuperează lent după anestezia generală, cu mai multe efecte secundare: amețeli, greață, uneori vărsături, dureri periferice la nivelul abdomenului. Din cauza acestor reacții și a semnelor clinice, plus excluderea complicațiilor, cum ar fi hemoragia, peritonita – pacienții trebuie să fie observați timp de câteva zile în spital.
Indicații pentru colonoscopie sub anestezie
Întrebarea controversată „Este mai bine să se efectueze colonoscopia cu sau fără anestezie??”Durerea” este încă relevantă, mulți pacienți sunt speriați, trebuie să ia o decizie și să aleagă tipul de anestezie. Conform studiului mai multor surse, jurnaliștii noștri au constatat că majoritatea aleg colonoscopia cu sedare. Opțiunea este foarte potrivită din trei motive: nu provoacă durere, intoxicație sau complicații. În cele din urmă, această opțiune este luată în considerare de un consiliu de medici, care ia în considerare sensibilitatea pacientului la medicament, bolile concomitente ale sistemelor și organelor (cardiovasculare, endocrine, diabet, tumori, boli ale SNC) și gradul de afectare gastrointestinală.
Colonoscopia se efectuează atunci când:
-
plângeri persistente de durere în regiunea epigastrică a abdomenului + durere în jurul perimetrului segmentelor intestinului gros
-
Afecțiuni dispeptice cu puroi + striații de sânge în scaune;
-
constipație cronică;
-
prezența sângelui proaspăt în timpul defecației;
-
Scaune specifice pentru sângerări interne;
-
Cereri constante de defecare;
-
hemoroizi;
-
anemie cronică;
-
otrăvire;
-
creșterea stării de gazare cu dispepsie;
-
suspiciuni de tumori maligne sau benigne;
-
Pierdere severă în greutate de etiologie neclară;
-
Boala Crohn;
-
confirmarea diagnosticului și în scopul obținerii de materiale histologice;
-
excluderea recidivei bolii.
După intervenția chirurgicală pentru îndepărtarea unei tumori la nivelul intestinului gros, este recomandabil să se efectueze o colonoscopie pentru a exclude. În cazul în care există antecedente de cancer intestinal în familie, este necesară o examinare și o examinare mecanică a organului digestiv pentru a exclude anomalii.
Lista de contraindicații include

Procedura de examinare a segmentelor colonului cu ajutorul unui endoscop a devenit instrumentul numărul unu pentru a face un diagnostic corect. Dar, în ciuda beneficiilor metodei de diagnosticare, există contraindicații pentru utilizarea acesteia.
Colonoscopia nu este recomandată în caz de
-
organismul este foarte reactiv la anestezice;
-
patologia sistemului nervos central;
-
epilepsie;
-
anemie pernicioasă;
-
insuficiență cardiovasculară;
-
atac de cord sau accident vascular cerebral;
-
Insuficiența valvei mitrale;
-
urolitiază;
-
peritonită;
-
sarcină.
Chiar și cu aceste contraindicații, dacă există o nevoie critică, această procedură se efectuează. Toate etapele sunt discutate în prealabil și mai mulți medici (anestezist, medic de terapie intensivă, oncolog și chirurg) sunt prezenți în afară de endoscopist. Având în vedere riscurile procedurii, medicii sunt pregătiți să ofere îngrijiri specializate în cazul unor circumstanțe neașteptate, cum ar fi hemoragia, stop respirator, insuficiență cardiacă, perforație intestinală din cauza ulcerelor, polipilor sau a unei tumori. Pacientul trebuie să fie pregătit conform unui regim special înainte de procedură. Rezultatele examinării și starea pacientului înainte și după investiție depind de această schemă.
Etapele de pregătire pentru colonoscopie
Întregul intestin trebuie să fie curat, adică nu trebuie să existe fecale înainte de procedură. Mucoasa nu ar trebui să aibă cele mai mici „resturi”, poate fi percepută ca fiind patologică. Prin urmare, există o întreagă schemă de manipulări pregătitoare: laxative, diete, clisme de purjare.
Etapa de pregătire a intestinului este eșalonată:
Pregătirea dietetică: evitați alimentele grase și picante. Timp de trei zile, dieta trebuie să fie alcătuită din mese frecvente, împărțite:
-
Mic dejun ușor la ora 8:00 a.m.: crutoane și ceai verde neîndulcit;
-
10:00 a.m.: chefir cu conținut scăzut de grăsimi, ou fiert tare;
-
12:00 a.m.: un pahar de suc sau kissel cu o bucată de pâine gri și o bucată de pește cu conținut scăzut de grăsimi;
-
14:00: Supă de ciuperci sau de cartofi, piure de cartofi cu cotlete la aburi (sau paste, orez), un pahar de ceai verde și crutoane dulci cu sultane;
-
Ora 17:00: o bucată de carne de pui fiartă, pâine albă;
-
Ora 19:00: pahar de chefir degresat, crutoane, măr copt.
Băuturile alcoolice, apa cu gaz, fructele, legumele, terciurile, porridge, pâinea de secară, legumele, produsele din carne grasă, maioneza, condimentele picante – interzise în alimentație. Această dietă va elimina eficient intestinele din fecale.
Procedee de curățare: clisme cu apă caldă și laxative precum Senadexen, Duphalac. Aceasta va necesita refacerea lichidelor prin consumul a 2 litri de apă călduță, fiartă sau apă minerală plată. Acest lucru se face cu o zi înainte de procedură, dacă colonoscopia este programată pentru 15-16 ore după-amiaza, până în acest moment vi se recomandă să beți 1,5-2 litri de lichid dimineața.
În ziua stabilită, pacientul nu trebuie să mănânce, colonoscopia cu anestezie se efectuează pe stomacul gol. Foarte important: dacă pacientul este anxios, agitat sau suferă de nevroză, se recomandă, după consultarea medicului curant, administrarea unui sedativ compatibil cu anestezia și care nu va afecta calitatea anesteziei.
Efectuarea colonoscopiei sub anestezie

După această pregătire, pacientul este condus în sala de proceduri. Scoateți toate hainele de sub talie și întindeți-vă pe canapea, pe partea stângă. Genunchii trebuie să fie îndoiți. După aceea se injectează un anestezic în venă, iar după 10 minute endoscopul uns poate fi introdus în anus. Cu mișcări speciale perfecționate, endoscopistul ghidează tubul prin secțiunile intestinului gros. Monitorul arată starea mucoasei intestinale. În acest moment, zonele suspecte pot fi îndepărtate, precum și materialul pentru histologie și îndepărtarea polipilor. Tubul este îndepărtat la sfârșitul tratamentului. Pacientul este trezit și trimis acasă dacă se simte bine; în caz contrar, este ținut sub observație peste noapte în spital. Întreaga procedură durează între 15 și 30 de minute, în funcție de scopul diagnosticului și de patologie. Băutură sau mâncare, până la o oră după procedură.
Pro și contra colonoscopiei sub anestezie
După ce se familiarizează cu etapele procedurii, întrebarea dacă este mai bine să se efectueze o colonoscopie cu sau fără anestezie?”, sunt trecute în plan secund. Există argumente bune pentru efectuarea colonoscopiei sub anestezie, și anume:
-
Fără dureri intolerabile.
-
Pacientul nu va prezenta disconfort, distensie abdominală, slăbiciune, amețeli.
-
Tubul endoscopului se deplasează fără obstrucție, examinând întreaga mucoasă.
-
Polipii pot fi îndepărtați fără durere.
-
Probele histologice sunt prelevate în mod corespunzător.
-
În timpul colonoscopiei sub anestezie, este sigur să faceți fotografii și să examinați cu atenție zonele suspecte.
-
Procedura durează doar o perioadă scurtă de timp.
-
Pacientul se recuperează imediat după colonoscopie.
Singurele dezavantaje ale examinărilor intestinale de diagnosticare sunt costul și unele efecte secundare. Costul diagnosticării gastrointestinale sub anestezie variază de la 4000 la 20000 de Leu. Dar aceste dezavantaje depind de situația financiară a pacientului, de nivelul de servicii al centrului medical și de complexitatea diagnosticului, plus comorbiditățile pacientului, vârsta, vârsta.
Consecințe neintenționate ale colonoscopiei
Efectele secundare includStare generală, cum ar fi febră, slăbiciune, leșin, greață, vărsături și sânge în fecale în a doua zi după procedură. Cazurile rare includ perforarea peretelui intestinal + afectarea splinei, acesta este cazul colitei erozive și al bolii Crohn, când pereții intestinali sunt foarte subțiri și endoscopul poate penetra peretele intestinal. Chiar și la acest risc, o colonoscopie este necesară pentru a detecta și exclude cancerul. Astfel de complicații pot apărea, de asemenea, dacă medicul este incompetent sau în circumstanțe accidentale. Pentru a evita astfel de incidente, este mai bine să găsiți în prealabil un bun specialist sau o unitate medicală de renume. Iată răspunsul la întrebarea: Care este cel mai bun mod de a face o colonoscopie, sub sau fără anestezie?,poate fi obținută doar de la medicul curant, iar dumneavoastră aveți dreptul să fiți de acord cu opinia specialistului!

Care sunt avantajele și dezavantajele efectuării unei colonoscopii cu sau fără anestezie? Ce diferențe există în procedură și cum poate afecta senzația de disconfort pacienții?